Sinónimos: Adenoma hipofisario corticotropo
Micro-adenoma corticotropo hipofisario
Sindrome de Cushing hipofisario dependiente
Prevalencia: 1-9 / 100 000
Herencia: Esporádica
Edad de inicio o aparición: La edad adulta
Resumen:
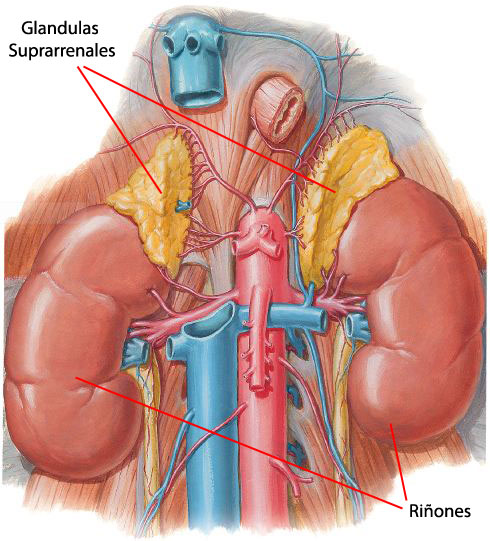
La enfermedad de Cushing (CD) es la causa más común del síndrome de Cushing endógeno (SC; consulte este término) y es debida a la hipersecreción crónica hipofisaria de ACTH por un adenoma hipofisario corticotropo.
Su prevalencia exacta no se conoce. La prevalencia del SC endógeno se estima en alrededor de 1/26.000, con la CD representando más de dos tercios de todos los casos. Datos recientes sugieren que la CD leve es más común de lo que se pensaba.
La proporción mujer-hombre de la CD es 4-5:1, excepto en pacientes prepuberales, en los cuales se observa una fuerte predominancia masculina. El pico de incidencia se da a los 25-40 años de edad. La enfermedad se manifiesta con signos del SC (obesidad troncal y facial, y signos de hipercatabolismo), así como con hiperpigmentación de la piel y/o complicaciones neurológicas en algunos casos de macroadenoma corticotropo.
Se sabe poco acerca de la patogénesis subyacente a los tumores hipofisarios. La mayoría de los adenomas hipofisarios surgen de forma esporádica, con casos poco frecuentes (<5%) que se desarrollan como parte de síndromes familiares como la neoplasia endocrina múltiple tipo 1 (MEN 1), que está causada por mutaciones en el gen MEN1 (11q13), adenomas hipofisarios aislados familiares (FIPA), en los cuales se han encontrado mutaciones en el gen AIP (11q13-32) en el 15% de los pacientes, y la recientemente descrita neoplasia endocrina múltiple tipo 4 (MEN 4) que está causada por mutaciones en el gen CDKN1B (consulte estos términos).
El primer paso para el diagnóstico es confirmar el SC (p.e. estado hipercortisolémico) basándose en los test de 1ª línea recomendados (al menos dos mediciones de cortisol urinario en orina de 24h y cortisol salival nocturno, y una prueba de supresión de dexametasona de 1mg durante la noche o 2mg en 48h) y los test de 2ª línea (o bien uno de los anteriores o medición de cortisol en suero alrededor de medianoche o ritmo de cortisol en suero o test dinámicos). El segundo paso del diagnóstico es la detección de ACTH en plasma para distinguir el SC ACTH-dependiente (valores mayores de 15-20 pg/mL) del SC ACTH-independiente (consulte este término). Cuando hay dudas, se recomienda un test CRH o un test de supresión de altas dosis de dexametasona y una tomografía computarizada (TC) de la glándula suprarrenal. El tercer paso localiza el lugar de la hipersecreción de ACTH, hipofisario (CD) o no hipofisario (síndrome de secreción de ACTH ectópico, EASS). El diagnóstico de la CD está basado en test hormonales dinámicos para analizar la repuesta corticotrópica que distingue la CD (con respuesta a menudo regulada parcialmente: test »positivo») del EASS (con respuesta normalmente no regulada: test »negativo»), así como medidas de marcadores tumorales, imágenes (imágenes por resonancia magnética (RM) hipofisarias, TC toraco-abdomino-pélvica, gammagrafía de receptores de la somatostatina) y muestreo de seno petroso inferior bilateral para medición de ACTH.
El diagnóstico diferencial de la CD son las causas del SC (consulte este término).
La sospecha de una enfermedad genética justifica una consulta genética multidisciplinaria especializada.
La extirpación del tumor puede dar lugar a una recuperación completa pero hay un riesgo de recurrencia del 15-25% y un riesgo de persistencia tras la cirugía del 20-30%. La cirugía hipofisaria transesfenoidal es el tratamiento de primera línea para el microadenoma hipofisario no invasivo y accesible, y en algunos casos de RM negativa, si la CD ha sido confirmada por un muestreo del seno petroso inferior. Tras una cirugía hipofisaria exitosa, es a menudo necesario el reemplazo de hidrocortisona. Cuando la cirugía falla, debe proponerse una reintervención. Si la cirugía hipofisaria no es posible o no tiene éxito, deben considerarse opciones alternativas individualmente, tales como un tratamiento médico, una adrenalectomía bilateral o una radioterapia hipofisaria.
Si la CD no se trata puede ser mortal.
Revisores expertos:
- Pr Jérôme BERTHERAT
- Dr Laurence GUIGNAT
Última actualización: Septiembre 2012
Fuente: http://www.orpha.net/consor/cgi-bin/Disease_Search.php?lng=ES&data_id=12827&Disease_Disease_Search_diseaseGroup=Adenoma-hipofisario-corticotrop&Disease_Disease_Search_diseaseType=Pat&Enfermedade%28s%29/grupo%20de%20enfermedades=Enfermedad-de-Cushing–Adenoma-hipofisario-corticotropo-&title=Enfermedad-de-Cushing–Adenoma-hipofisario-corticotropo-&search=Disease_Search_Simple