Sinónimos: SN
Síndrome de Comèl-Netherton
Síndrome de los cabellos de bambú
Prevalencia: 1-9 / 1 000 000
Herencia: Autosómico recesivo
Edad de inicio o aparición: Infancia / Neonatal
Resumen
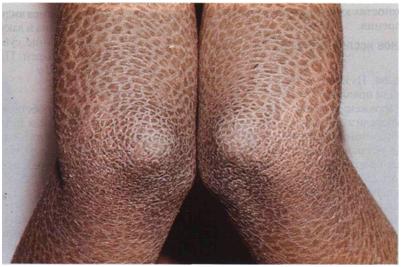
El síndrome de Netherton (SN) es un trastorno de la piel caracterizado por: eritrodermia ictiosiforme congénita (EIC), una anomalía capilar característica (tricorrexis invaginada; TI) y manifestaciones atópicas.
La incidencia se estima en 1 de cada 200,000 nacimientos. En general, los pacientes presentan desde el nacimiento eritrodermia generalizada con descamación y retraso en el desarrollo.
Entre las complicaciones frecuentes se encuentran: diarrea y malabsorción intestinal, deshidratación hipernatrémica e infecciones recurrentes. La evolución de la enfermedad es heterogénea: la eritrodermia generalizada puede persistir en algunos pacientes, pero en la mayoría de los casos, evoluciona durante la infancia a una ictiosis lineal circunfleja (ILC).
La ILC es un trastorno de la piel más suave y muy característico, marcado por placas migratorias y eritematosas con descamación con un margen doble característico. Las anomalías capilares aparecen generalmente después de la infancia e incluyen: pelo ralo y quebradizo causado por la TI (pelo de bambú visto con microscopio óptico) y otras anomalías capilares (pili torti y/o tricorrexis nodosa). Las cejas y las pestañas también están afectadas. La inmensa mayoría de los pacientes desarrollan manifestaciones atópicas, que incluyen: asma, dermatitis atópica, alergias alimentarias, urticaria, angiodema y elevados niveles de IgE. Otras manifestaciones clínicas son: retraso en el crecimiento y en el desarrollo, estatura baja y de forma rara, aminoaciduria intermitente. En algunos casos, aparece asociado el déficit intelectual. El SN tiene transmisión autosómica recesiva y está causado por mutaciones en el gen SPINK5, (5q31-q32) que codifica para el inhibidor de serin-proteasa LEKTI. El déficit de LEKTI ocasiona un aumento de la actividad hidrolítica de proteínas, tales como la tripsina, en el estrato córneo (EC); lo que provoca una descamación prematura del EC y afecta de forma grave a la barrera cutánea.
El diagnóstico precoz puede ser problemático, debido a que los rasgos más característicos (TI y ILC) no aparecen generalmente hasta después de la infancia. El estudio inmunohistoquímico de biopsias cutáneas que revelan un déficit en LEKT1, se propuso como test diagnóstico útil para SN; pero es la identificación de la mutación responsable de la enfermedad, la que permite confirmar de forma molecular el diagnóstico.
El diagnóstico diferencial incluye otras eritrodermias infantiles, particularmente: eritroderma ictiosiforme congénito, no bulloso (ver este término) y psoriasis eritrodérmica. La dermatitis atópica, la ictiosis lamelar (ver este término), los síndromes de inmunodeficiencia primaria, la dermatitis seborreica y la acrodermatitis enteropática (ver este término) también deben descartarse.
El diagnóstico prenatal molecular es posible y el consejo genético debe proponerse a las familias afectadas.
El tratamiento es sintomático y necesita el manejo rápido de las complicaciones neonatales y la utilización a largo plazo de emolientes, para el tratamiento de la afección cutánea. La utilización de esteroides e inmunomodulores (tacrolimus y pimecrolimus) es eficaz en ciertos casos, pero estos agentes no están indicados para una utilización de largo término o un tratamiento en grandes superficies cutáneas, ya que la alteración de la barrera cutánea provoca un aumento en la adsorción de los medicamentos sistémicos.
El pronóstico puede ser grave para los recién nacidos con complicaciones potencialmente mortales y letalidad postnatal elevada. Las manifestaciones cutáneas y las anomalías capilares persisten durante toda la vida. Los síntomas disminuyen con la edad y en algunos pacientes el crecimiento mejora durante el segundo año de vida.
Revisores expertos
- Dr Giovanna ZAMBRUNO
Última actualización: Octubre 2008
Fuente: Orphanet (Síndrome de Netherton)