Sinónimos: –
Prevalencia: –
Herencia: No aplicable
Edad de inicio o aparición: La edad adulta
Resumen
Definición de la enfermedad
La glomerulopatía inmunotactoide (GIT) es una enfermedad muy poco frecuente caracterizada por una acumulación de microtúbulos en el mesangio y en la membrana basal glomerular, que se presenta principalmente con proteinuria, microhematuria, síndrome nefrótico, insuficiencia renal y neoplasia hematológica. La GIT y la glomerulopatía fibrilar no-amiloide (GPF no-amiloide, ver este término) se agrupan normalmente como enfermedades patogenéticamente relacionadas.
Epidemiología
En biopsias de riñón nativo, la GIT representa una incidencia estimada del 0.06% de casos de glomerulonefritis (GN) en adultos. La enfermedad afecta principalmente a la población Caucásica y a pacientes mayores de 50 años de edad. Es ligeramente más frecuente en varones que en mujeres.
Descripción clínica
La GIT puede manifestarse con proteinuria (normalmente nefrótica), hematuria, insuficiencia renal e hipertensión. Los pacientes presentan edemas, ascitis, derrame pleural y un elevado riesgo de trombosis y de infección. Los pacientes con GIT presentan frecuentemente hipocomplementemia, disproteinemia, gamapatía, crioglobulinemia y trastornos linfoproliferativos (principalmente leucemia linfocítica de células B o linfoma no-Hodgkin linfocítico de células pequeñas).
Etiología
La patogenia de la GIT es desconocida. Puede producirse de manera espontánea o asociada a trastornos linfoproliferativos, a una infección por el virus de la hepatitis C, o a vasculitis leucocitoclástica e hipocomplementemia.
Métodos diagnósticos
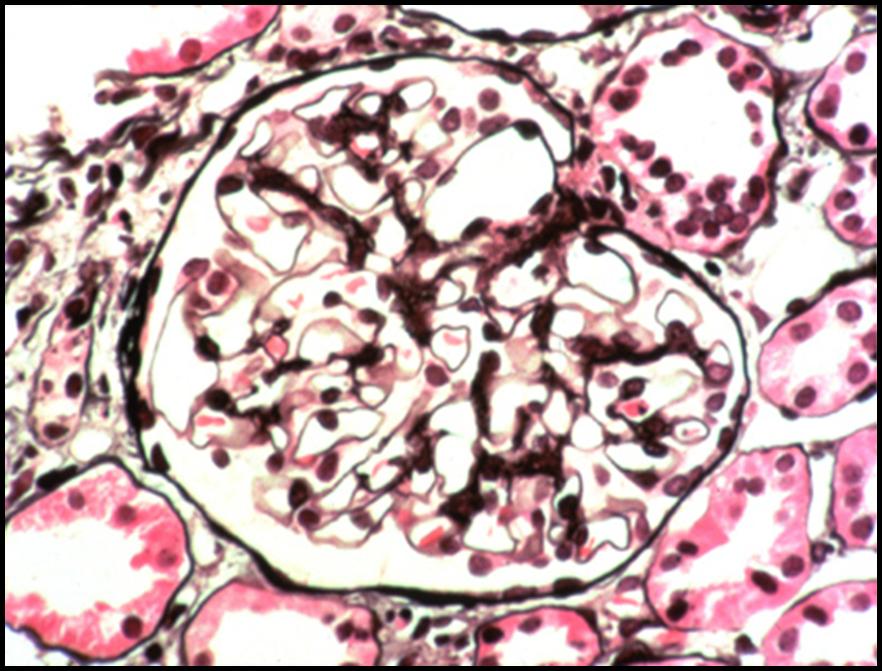
El diagnóstico de la GIT está basado en una biopsia renal. Los patrones histológicos que se suelen observar son glomerulonefritis membranoproliferativa, proliferativa difusa o membranosa. El diagnóstico también está basado en la ausencia de reactividad con el rojo Congo y otros agentes usados habitualmente para pruebas histoquímicas de detección de tejido amiloide (p. ej. tioflavina T). A nivel ultraestructural, los depósitos están compuestos por estructuras microtubulares huecas (10-90 nm de diámetro, frecuentemente > 30 nm) paralelas, formadas principalmente por inmunoglobulina G monoclonal y el componente 3 del complemento (C3). Otros hallazgos clínicos incluyen hipoalbuminemia y un incremento de los niveles de creatinina y colesterol en sangre.
Diagnóstico diferencial
El diagnóstico diferencial de la GIT incluye la crioglobulinemia simple, el lupus eritematoso sistémico, la amiloidosis y la GPF no-amiloide (ver estos términos).
Manejo y tratamiento
Hasta la fecha no se ha descrito ninguna terapia con efectividad demostrada para la GIT. Se recomienda el uso de diuréticos (p. ej. furosemida) y la restricción de sal y de líquidos para reducir la retención de fluidos. En caso de daño renal leve y proteinuria escasa puede prescribirse un inhibidor de la enzima convertidora de angiotensina. Si aumenta la proteinuria el paciente podría requerir tratamiento con estatinas y anticoagulantes con el fin de reducir los niveles de colesterol y el riesgo de trombosis, respectivamente. En el caso de GN que progresan rápidamente, está indicada la administración de ciclofosfamida y de dosis elevadas de esteroides. Finalmente, cuando la enfermedad está asociada a alguna enfermedad subyacente, la terapia efectiva dirigida a este trastorno subyacente puede tener algún efecto beneficioso en la enfermedad renal.
Pronóstico
El curso global de la GIT es normalmente de progresión lenta, con aproximadamente la mitad de pacientes desarrollando la enfermedad renal en etapa terminal en un plazo de 2-4 años, requiriendo diálisis o trasplante renal. La recurrencia de la GIT en trasplantados renales ha sido descrita. La afectación glomerular extensa o la presencia de una afectación sistémica condicionan un peor pronóstico de la GIT.
Revisores expertos
Fuente: Orphanet (Glomerulopatía inmunotactoide), última actualización marzo 2016.