Sinónimos: Cirrosis biliar y esclerodermia sistémica primarias
Prevalencia: Desconocido
Herencia: No aplicable
Edad de inicio o aparición: La edad adulta
Resumen
El síndrome de Reynolds (SR) es un trastorno autoinmunitario caracterizado por la asociación de cirrosis biliar primaria (CBP) con esclerosis sistémica cutánea limitada (ver estos términos).
La prevalencia de la esclerosis sistémica (ES) en los pacientes con CBP es del 5-15%. Por el contrario, la prevalencia de CBP en pacientes con ES es de cerca del 2%. Afecta más a mujeres.
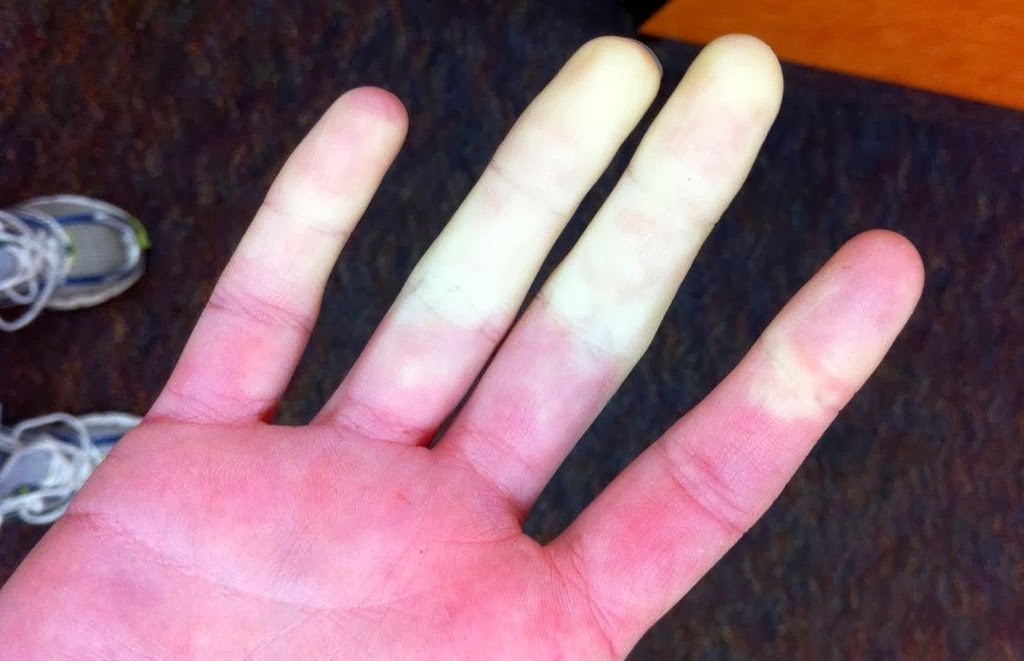
El inicio se produce entre los 30 y los 65 años. El SR asocia las características del CBP (cansancio, prurito debido a colestasis, hepatomegalia) con la mayoría de las características de la ES cutánea limitada (calcificaciones cutáneas, úlceras digitales, telangiectasias faciales, calcinosis, fenómeno de Raynaud, afectación esofágica y esclerodactilia). En un 50% de los casos, los síntomas de esclerodermia se producen antes que los de CBP. Entre el 25% y el 50% de los pacientes nuevos diagnosticados con SR tienen hiperpigmentación de la piel, e ictericia en una fase posterior. Se observan artropatías inflamatorias en aproximadamente el 40% de los pacientes con CBP. En algunos casos, el SR se asocia con otras enfermedades autoinmunitarias como el síndrome de Sjögren, la anemia hemolítica autoinmunitaria y (en un caso) con timoma (ver estos términos). Puede existir síndrome de superposición entre la hiperplasia regenerativa nodular del hígado (ver este término), la CBP y la ES cutánea limitada.
El mecanismo patológico del SR aún no se ha establecido, pero se supone que se trata de una enfermedad autoinmunitaria. En una mujer caucásica con SR se identificó una mutación heterozigótica de cambio de sentido en el exón 9 de LBR. Se predijo que la mutación inducía un cambio en la estructura terciaria del receptor Lamin B. Las mutaciones en LBR pueden tener un efecto patógeno directo o bien constituir un factor de predisposición junto con otros factores genéticos y ambientales.
El diagnóstico de SR se basa en los datos clínicos para ES cutánea limitada, y para la CBP, en la evidencia bioquímica de colestasis, que están basadas en un incremento notable de los niveles de los enzimas fosfatasa alcalina sérica, la gamma-glutamil-transpeptidasa y la concentración de IgM, una prueba positiva para anticuerpos mitocondriales en suero, pruebas histológicas de colangitis destructiva no supurante y destrucción de conductos biliares interlobulares. Una concentración elevada de bilirrubina en suero es un mal signo pronóstico. Se ha encontrado autoanticuerpos específicos asociados con ambas facetas de la enfermedad (anticuerpos antimitocondriales para CBP y anti- centrómeros/topoisomerasa para ES), y anomalías microscópicas en la piel y el hígado sugestivas de pacientes afectados por SR. Además, se ha encontrado una prevalencia mayor de poblaciones clonales de células T CD8+ TCRBV3+ en SR.
La asociación con la colangitis esclerosante primaria y la ES es extremadamente rara. La colestasis en pacientes con ES también puede ser reflejo de congestión hepática causada por insuficiencia cardiaca derecha en casos con hipertensión pulmonar grave. Algunos fármacos (antibióticos, esteroides anabólicos, píldoras para el control de la natalidad, clorpromazina, cimetidina, estradiol) pueden causar una colestasis similar a la de la CBP.
El SR se produce de manera esporádica, pero se ha observado casos raros familiares con un patrón de herencia desconocido.
No existe cura para el SR, y el tratamiento es fundamentalmente paliativo. Incluye asistencia fisioterapéutica y tratamiento de la CBP con ácido ursodeoxicólico con el fin de normalizar los parámetros colestásicos. Los fármacos potencialmente hepatotóxicos como el monohidrato de bosentan, el metotrexato se pueden usar para tratar algunas manifestaciones de ES si el nivel de transaminasas es inferior al triple del límite superior normal y permanecen por debajo del triple del límite superior normal con el tiempo.
La hiperplasia regenerativa nodular del hígado es una complicación rara en los pacientes con ES. Éstos suelen tener un buen pronóstico, especialmente cuando se empieza el tratamiento con ácido ursodeoxicólico (UDCA) en las etapas tempranas. El pronóstico de SR depende de la gravedad de la CBP, pero también de la evolución de la ES, ya que la ES cutánea limitada tiene más riesgo de hipertensión arterial pulmonar. La evaluación periódica de la actividad hepática resulta útil para llevar un seguimiento del curso de la enfermedad. La edad avanzada, la hiperbilirrubinemia, una baja concentración de albúmina en suero y la biopsia de hígado cirrótico indican un peor pronóstico. La supervivencia de los pacientes con SR parece ser mejor que la de los pacientes afectados únicamente por CBP.
Revisores expertos
- Pr Eric HACHULLA
Última actualización: Noviembre 2013
Fuente: Orphanet (Síndrome de Reynolds)